EYUP SALAHATTİN KARAKAŞ
Sağlıklı Günler
Ortopedi ve Ortopedist
ORTOPEDİ ORTOPEDİST VE KAS-İSKELET SİSTEMİ
Ortopedi kemik, eklem, kas, tendon, ligament, sinir ve cilt hastalılarının ve yaralanmalarının teşhisi, tedavisi ve korunması üzerine çalışmalar yapan tıptaki uzmanlık dallarından birsidir. Yukarda saydığımız bu dokular kas iskelet sitemini oluşturur. Bu bilim dalında uzmanlaşan hekimlere ortopedist denir.
Ortopedistler, kas iskelet sisteminin problemlerini tedavi ederken, sadece ameliyat yapmazlar; tıbbi, fiziksel ve rehabilitasyon yöntemlerinden de faydalanırlar. Yaptıkları işlemlerin yaklaşık yarısı ameliyat dışı işlemlerdir. Kemik, eklem kas, tendon sinir ve cilt hastalıkları veya yaralanmaları sonucu fonksiyon kaybı oluşmasın diye, ameliyat da yaparlar.
Ortopedistler tıbbın diğer dalları ile de yakından ilgilenir. Özellikle, ağır yaralıların tedavisinde acil servislerde önemli görevler üstlenirler.
Genel Olarak Ortopedi
Ortopedinin uğraştığı alanlar oldukça fazladır ve geniş bir çerçeve içerisindir. Şu durumlar ve hastalıklar ortopedi ilgi alanı içindedir:
- Kırık ve çıkıklar
- Kas, tendon ve ligamentlerdeki (bağlar) yaralanmalar
- Sırt ve belde ağrı ve şekil bozukluğu yapan durumlar
- Diz, bacak ve ayaklardaki şekil bozuklukları, ağrılı durumlar
- Artiritler
- Osteoporoz
- Kemik tümörleri ve iltihapları
- Kas iskelet sistemini ilgilendiren sinir sistemi hastalıkları
- Çarpık ayaklar, bacaklardaki uzunluk farkları
- Elde, parmaklarda ağrı ve fonksiyon kaybı yapan sebepler
Dejeneratif eklem hastalıklarının (kireçlenme) cerrahi tedavisinde büyük ilerlemeler kaydedildi:
- Ortopedist doktorlar, hastalıklı eklemleri yapay protezlerle (total eklem protezleri) değişebilmektedir.
- Artroskop denilen alet ile eklem içi bozukluklar çok daha iyi bir şekilde teşhis ve tedavi edilmektedir.
- Eklem kıkırdağı üretimi konusundaki araştırmalar hızla ilerlemektedir. Gelecekte, aşınmış kıkırdakların bu yolla yerine konulması mümkün olabilecektir.
- Gelecekte, tendon, ligament gibi dokuların hücresel olarak büyümesi mümkün olabilecektir.
Ortopedi sözcüğü, Latince iki kelimeden türetilmiştir: Ortho (düzgün) ve padis (çocuk). Ortopedistler, çocuklardaki deformiteleri düzeltmek için çalışmalarını sürdürmektedir.
Bazı ortopedistler, kas iskelet sisteminin tüm rahatsızlıkları ile uğraşırken bazıları ortopedinin alt dallarında daha da uzmanlaşmaya çalışmaktadır.
Ortopedistler
İyi ortopedist olmak için, el maharetinin iyi ve üç boyutlu düşünme kapasitesinin gelişmiş olması gerekir. Ortopedist olmak için şu yollardan geçilir:
- Altı yıllık tıp fakültesinden mezun olunur
- Bir eğitim kliniğinde 5 yıllık tıpta uzmanlık eğitimi alınır.
Ortopedistler tıptaki gelişmeleri yakından takip etmek zorundadır. Kendi kendilerini, kitap ve dergi okuyarak, kongre ve konferanslara katılarak yenilerler.
İleriki yıllarda beklenen şu eğilimler ortopedistleri yakından etkiliyecektir:
- Yaşlı nüfusun artması rekonstriktif ameliyatları artıracaktır.
- Yaralanma (kırıklar, çıkıklar, bağ hasarları) protokolleri değişecektir
- İş ve spor kazalarında artış beklenmektedir
- Ülkelerdeki sağlık sistemleri de değişebilir
- Teknolojideki ilerlemeler hızlanacak. Hastalıkların medikal müdahalelerinde ve özellikle gen tedavisinde gelişmeler olacaktır.
Fizik Muayene
Doktorunuz, hastalığınızı tam olarak teşhis edebilmek için önce sizi dinler ve şikayetlerinizi öğrenir. Bu şikayetlerinizin özelliklerini anlamaya çalışır. Geçirdiğiniz hastalıkları, ameliyatları sorar ve kaydeder. Daha sonra fizik muayene yapar.
Fizik muayeneye sizi gözleyerek başlar. Kollarınızda, bacaklarınızda zayıflık (atrofi), şekil bozuklukları, şişlikler, ciltte renk değişiklikleri var mı, yok mu bakar. Yürümenizi değerlendirir. Sonra elleri ile yoklayarak palpasyon yapar, eklem hareketlerini ölçer, kas güçlerini belirler.
Palpasyon, dokunmak demektir. Muayene sırasında, doktorunuz, eklemlerinizde, cildinizde ısı artışı, hassasiyet var mı, yok mu anlamak için eli ile size dokunur. Palpasyon ile kitle ve kist gibi oluşumların varlığı da belirlenir.
Kas güçleri ve eklem hareketleri de önemlidir. Doktorunuz, kaslarınızın gücünü ölçer kuvvet kaybı olup olmadığını belirler. Eklemlerinizdeki hareket miktarı da doktorunuz tarafından ölçülür. Kısıtlanmanın olup olmadığı araştırılır.
Kas iskelet sistemi yaralanmalarının ve hastalıklarının tam olarak belirlenmesi için, ortopedistler, fizik muayenenin yanında, çeşitli teşhis yöntemlerine başvurur. Bu yöntemlerden elde edilen sonuçlar tedavinin planlamasında da kullanır. Sıklıkla kullanılan teşhis yöntemleri şunlardır:
Laboratuar Testleri
Muayene olduktan sonra, doktorunuz sizden kan ve idrar tetkikleri isteyebilir. Kan örnekleri alınmadan önce aç kalmanız istenebilir. Kan örneklerinde çeşitli kimyasal maddelerin serum düzeylerine bakılır. Mesela, ürik asit düzeyinin yüksek olması gut hastalığına işarettir. Beyaz kürelerde artma vücutta bir iltihap olduğu şüphesi yaratır. Romatoid artiritte, kanda özel bir madde bulunur. Şeker hastalığında kan şekeri düzeyi yüksek çıkar. Karaciğer, böbrek hastalıklarında kan biyokimyası değişir. Ameliyattan önce, tıbbi durumunuzu belirlemek için de laboratuar tetkikleri yapılır.
Radiografi (X-rey)
Röntgen çekimi (X-rey) tanıya giderken en çok kullanılan yöntemdir. Basit bir burkulma sonucu ile el veya ayak bileğinizde oluşan ağrı ile doktora gittiğinizde, kırık olup olmadığını anlamak için sizden hemen bir radiografi istenir. Eklem şikayetlerinizin olduğu durumlarda, kemiklerin, kıkırdakların durumunu belirlemek için gene film çekilir. Röntgen filimlerinde kolunuzun, bacağınızın yani hangi bölgenin röntgeni çekilmişse oranın iç yapısı görünür. Kullanılan X-reyin dozu sağlığınızı etkilemeyecek kadar düşüktür. Gene de doktor gebe bayanların özel olarak dikkatini çeker. Röntgen filmlerinde kemik ile ilgili bilgiler, yumuşak dokulara göre daha net bir şekilde elde edilir. Daha belirgin görüntüler elde etmek için bazen baryum sülfat gibi özel maddeler içirilir veya enjekte edilir. Aynı bölgenin farklı yönlerden filmlerinin alınması gerekebilir. Bazen de doktorunuz, kıyaslamak için, sağlam tarafınızın da filmini isteyebilir.
Manyetik Rezonans Görüntüleme (MRG)
MRG, vücudun çeşitli bölgelerini manyetik alan ve bilgisayar kullanarak görüntüleyen bir sistemdir. Kemik ve yumuşak dokular farklı kesitler halinde, net bir şekilde görülebilir. Yırtılmış menisküs ve ligamentlerin, fıtıklaşmış disklerin, kalça ve pelvik problemlerin teşhisinde yardımcı olur. MR çekimi sırasında vücut manyetik alan içerisine alınır ve görüntülenmesi istenilen bölgeye radyo dalgaları yollanır. Bu radyo dalgaları dokularda rezonans oluşturur. Bu radyo dalgalarının oluşturduğu etkiler, çok gelişmiş bilgisayar sistemi aracılığı ile, iki boyutlu görüntüye dönüştürülür. MR çekimi ağrısızdır, fakat gürültü olabilir. Bu çekim 15-90 dakika kadar sürebilir. MR çekiminden önce, doktora vücudunuzdaki metal objelerle ilgili bilgi vermeniz gerekir.
Bilgisayarlı Tomografi (BT)
Bilgisayarlı tomografi (BT), röntgen ve bilgisayar sistemlerinden oluşur. Vücudumuzun çeşitli bölgelerinin görüntülerini kesitler halinde verir. Doktorunuz, sizde bir tümör düşünürse, veya vertebra, pelvis kırıklarınız varsa, daha belirgin görüntüler elde etmek için sizde BT isteyebilir. Çekim ağrısızdır. Bir silindirin içinde hareketsiz yatarsınız. Bir X-ray tüpü sizin etrafınızda döner ve farklı açılardan görüntüler oluşturur. Bir bilgisayar aracılığı ile bu görüntüler ekrana yansıtılır ve film haline getiriler. Daha net görüntüler elde etmek için, size radiopak maddeler içirilebilir veya enjekte edilebilir. Gebe bayanların durumlarını doktora bildirmesi gerekir.
Kemik Taraması
Birbirinden çok farklı iki teste kemik taraması denilmektedir. Testlerden birisi kemik dansitesini ölçmek ve osteoporoz teşhisi koymak için yapılmaktadır. Bu test için en sık kullanılan alet, “Dual-Energy X-ray Absorptiometry” (DEXA) adını taşımaktadır. Bu test için herhangi bir ön hazırlık gerekmez; herhangi bir yan etkisi yoktur.
Kemik taramalarından ikincisi, vücudun herhangi bir yerindeki, mutat olmayan bir kemikleşmenin varlığını araştırmak için yapılır. Genellikle bu testten omurgalardaki çökme kırıklarını, enfeksiyonları, artiritleri ve kanserleri belirlemekte faydalanılır. Testi tapmak için, hastaya damardan radioaktif bir madde verilir. Bu radioaktif maddenin kemiğin hangi kısımlarında tutulduğuna veya tutulmadığına bakılır. Anormal kemik yapımının olduğu yerler, normal kemiğe göre daha parlak görülür.
Aç kalmak gerekmez. Kemik taraması için verilen radioaktif madde çok düşük miktardadır; hastaya bir zarar vermez. Bazen bulantı yapabilir. Gebe ve emzikli hastaların durumlarını doktora bildirmesi gerekir.
Dopler Ultrason
Doktorunuz sizin kan damarlarınızda bir tıkanıklıktan şüphe ederse, sizden dopler ultrason yaptırmanızı isteyebilir. Ultrason yüksek frekanslı ses dalgalarını kullanır. Bu dalgalar vücutta eko yapar. Bu ekolar damarların resminin çıkmasını sağlar. Bu test noninvaziv bir testtir; yan etkisi yoktur.
Test edilecek damarların bulunduğu bölgeye jel sürülür. Teknisyen mikrofona benzeyen bir sensör kullanır. Bu sensör, teknisyen tarafından, aşağı yukarı oynatılıp, vücuda bastırılarak sürülür. Testin yapılması yaklaşık 30 dakika sürer. Herhangi bir ağrı veya rahatsızlık yapmaz.
Elektromyografi
Elektromyografi (EMG) kaslarınızın elektriksel aktivitelerini ölçer ve analiz eder. Bacak ve kollarınızdaki kaslarınıza gelen sinirlerin ne kadar fonksiyon gördüğünü belirler. EMG çekilirken küçük, ince iğneler kaslara batırılır ve bu şekilde elektrik aktiviteleri ölçülür. İğneler batırıldığında biraz acı ve rahatsızlık olur. Kaslar tarafından oluşturulan elektriksel aktiviteler televizyona benzer bir ekrana yansıtılır. Herhengi bir yan etkisi yoktur. Kan sulandırıcı ilaçlar alıyorsanız, akciğer hastalığınız ve enfeksiyon riskiniz varsa, testi yapan doktora söylemelisiniz. Test yapılacak bölgelere 24 saat süre ile jel, krem sürmeyiniz ve mücevher takmayınız. Test sonucunu hemen almak mümkündür.
Sinir İletim Ölçümleri
Sinir iletim ölçümleri genellikle EMG ile birlikte yapılır. Kol ve bacaklardaki sinirlerin durumları, fonksiyonları belirlenir. Normalde, elektrik sinyali saate 200 km hızla ilerler. Eğer sinir hasar görmüşse bu hız yavaşlar ve zayıflar. Farklı noktalardan uyarılarak, hasarın nerde olduğu tespit edilir. Sinir tamirlerinin tedavisinin takibinde de bu test kullanılır.
Venografi
Derin toplar damarlarda (venlerde) bir tıkanıklık (trombozis) olup olmadığını anlamak için venografi yapılır. Venler kan pıhtısı ile tıkanabilir. Bu durum oldukça ciddidir; çükü bu pıhtı serbest hale gelip, damar yolu ile akciğere gelir ve pulmoner emboli denilen öldürücü bir klinik tablo oluşturur.
Bu testte, siz X-ray masasında yatarken, bacağınıza kontrast bir madde enjekte edilir. Bu kontrast maddenin verdiği görüntü sayesinde, pıhtının yerleştiği kısım belirlenir. Bu test yaklaşık bir saat sürer.
Testten 4 saat öncesinden itibaren aç kalmanız istenir. Testten sonra bol miktarda sıvı içmeniz önerilir. Bu şekilde verilen kontrast maddeyi idrar ile atarsınız. Bu testin teşhis ettirici özelliği çok fazladır ama invasiv, ağrılı ve pahalı bir yöntemdir. Bu nedenle doktorunuz bu testi yapmadan önce daha az invasiv bazı testlerle durumunuzu belirlemeye çalışabilir.
Hücreler kontrol dışı çoğalırsa, dokular içerisinde kitleler oluşur; buna da “ur” (tümör) denir. Bu çoğalmayı tetikleyen sebep bilinmemektedir. Ur büyüdükçe, anormal doku, sağlıklı dokunun yerini alır. Kemiğin dayanıklılığı azalır ve kolayca kırılır. Bu urlar sakatlığı ve hatta ölüme yol açabilir. Özellikle, eklemlere yakın bölgedeki ağrılar ve şişliklerle kendini belli edebilir. Bazı kemik urları ise ağrısızdır. Diğer tiplerinde ise zayıflama ve halsizlik olabilir.
Bazı kemik tümörleri kanser özelliğindedir; bunlara kötü huylu (malign) denir. Bazıları ise kanser özelliği taşımaz; bunlar da iyi huylu (benign) olarak bilinir. İyi huylu olanlar hayatı tehdit etmez ama kötü huylu olanlar, kan ve lenf dolaşımı yolu ile tüm vücuda kanser hücresi yayarlar (metastaz). Kanser kemik içerisinde başlarsa buna primer kemik kanseri, başka bir organdaki kanser hücreleri, kemiğe yayılıp burada ur oluşturursa, sekonder kemik kanseri denir. Primer kemik kanserleri, bayanlara göre erkeklerde daha sık oluşur. Diğer doku tümörlerine göre, daha nadir görülür. Bazı kanser türleri, özellikle 10-20 yaşlarındaki insanlarda ortaya çıkar. Bütün primer malign kemik tümörlerinin %75’i aşağıdaki üç tip oluşturur:
- Osteosarkom, en sık görülen kemik tümörüdür. Genellikle çocuklarda ve gençlerde görülür. Sıklıkla diz civarına yerleşir. Omuz ve kalçaya yakın bölgelerde de görülebilir. Paget hastalığı olan yetişkinlerde de osteosarkom oluşabilir.
- Kondrosarkom, kıkırdak dokulardan başlar, genellikle yetişkinlerde görülür. Kolun üst kısımları, leğen kemikleri ve omuz kemikleri sevdiği yerlerdir.
- Ewing sarkomu, kemik iliğinin olgunlaşmamış hücrelerinden başlar ve genellikle çocuklar ve gençlerde görülür. Bacağın ve uyluğun üst kısımlarında, leğen kemiklerinde ve kaburgalarda sık görülür.
Teşhis ve Tedavi
Kendinizde bir kemik tümörünün olduğundan şüphe ediyorsanız hemen bir ortopediste görünmelisiniz. Doktor, sizin genel sağlık durumunuz, tümörün tipi, büyüklüğü, yerleştiği yer ve kanserin muhtemel ilerleme dutumu ile ilgili detaylı bilgiler edinir.
Tıbbi Hikaye ve Fizik Muayene
Yaşınız ve tıbbi geçmişiniz ile ilgili detaylı bilgileri doktorunuza vermelisiniz. Doktorunuz, ailenizde başka kanser olan varsa bunları bilmek isteyebilir. Genel sağlık durumunuz ile ilgili sorular sorabilir. Daha sonra muayenenizi yapar. Kitlenin büyüklüğünü ölçer, hassas olup olmadığına bakar. Yerleşim yerine dikkat eder ve eklem hareketlerini değerlendirir. Vücudunuzun diğer organlarının da muayenesi gerekebilir (sekonder tümör).
Görüntüleme Yöntemleri ve Testler
Tümörün yerleşim yerini görmek, büyüklüğünü ve ne kadar yayıldığını tespit etmek ve diğer özelliklerini belirlemek için bir seri röntgen filmi çekilir. Tümörün kötü huylu olduğundan şüphelenilirse, manyetik rezonans görüntüleme (MR), bilgisayarlı tomografi (BT), ultrasonografi ve kan ve idrar tetkikleri gerekebilir. Bu yöntemlerle hastalık hakkında daha ayrıntılı bilgiler edinilir.
Biyopsi
Tam olarak teşhis koymak için, tümörlü dokudan bir parça örnek alınıp, mikroskop altında incelemek (biyopsi) gerekebilir. Biyopsi, kanser hücrelerinin varlığı, tümörün tipi, malignite derecesi ile ilgili bilgiler verir. Çeşitli biyopsi şekilleri vardır:
- İğne biyopsisi: Doktor tümör içerisine bir iğne ile girer ve oradan örnek parça alır. Bu işlem lokal uyuşturma yardımı ile yapılır.
- Cerrahi biyopsi: Doktor, ameliyat ile tümörün tamamını veya bir kısmını çıkarır. Bu işlem genel anestezi altında ve ameliyathanede yapılır.
İyi Huylu Tümörler
Bazı sık görülen iyi huylu urlar şunlardır: dev hücreli tümör, tek kameralı kemik kisti, osteoid osteoma, osteokondrom ve enkondrom. Bu tümörlerin her zaman tedavisi gerekmez bazen sadece gözlenir. Nadiren bu beningn tümörler kötü huylu hale gelebilirler. Doktorunuz kırık riskini azltmak ve sakatlıkların oluşmasını önlemek için tümörü çeşitli yöntemlerle çıkarabilir. Bazı tümörler tedaviden sonra tekrarlıyabilir.
Kötü Huylu Tümörler
Eğer kemik kanseriniz varsa, tedavi, radyolog, kemoterapist, patholog ve ortopedistten oluşan bir ekip tarafından tedavi edilirsiniz. Tedavide prensip, kanserli dokudan hastayı kurtarmak ve vücut fonksiyonlarını korumaktır. Tümörün malignite dercesine ve yayılma durumuna göre farklı tedavi yöntemleri uygulanır. Yayılma durumu farklı olabilir.
- Lokalize durumdaki kanser: Kanser hücreleri tümör içerisinde ve hemen çevresinde kalmıştır.
- Metastaz yapmış kanserler: Kanser hücreleri diğer organlara da yayılmıştır. Bu durumdaki kanserlerin tedavisi daha zordur.
Tümörün Cerrahi ve Radioterapi ile Tedavisi
- Eğer tümör çok büyükse veya tendon, damar ,sinir gibi oluşumları tutmuşsa kol veya bacağın amputasyonu gerekebilir.
- Kol ve bacağı koruyacak ameliyatlar da vardır. Tümör etrafındaki bir parça normal doku ile birlikte çıkarılır. Kemikte meydana gelen eksiklik, kemik nakli veya metal protezlerle telafi edilir.
- Radioterapide yüksek doz X-ray ışınları kullanılır. Bu ışınlar tümörü yakar ve malign hücreleri öldürür.
Kanser yayılmışsa ilave tedaviler yapılır:
- Kanser hücrelerini öldürmek için kemoterapi uygulanır. Kemoterapik ajanlar iğne ile damar içerisine verilir veya hap şeklinde yutulur.
Tedavi Sonrası
Tedavi bittikten sonra tümörün son durumunu belirlemek için yeniden röntgenler çekilir veya diğer teşhis yöntemlerine baş vurulur. Tümör kaybolsa bile tekrar ortaya çıkabilir. Bu nedenle belirli aralıklarla doktor kontrolüne gitmek gerekir.
Ortopedik infeksiyonlar çok yıkıcı olabilir. Bakteriler, virüsler ve parazitler vücuda yerleşip hastalık yaparlar ve çoğalırlar; daha sonra da kan yolu ile kemiklere ulaşıp, kemik iltihabı (osteomyelit) veya eklemlere yerleşip, eklem iltihabı (septik artirit) yaparlar. Eğer iyi tedavi edilmezlerse, bu iltihaplar kronikleşir ve yıllarca devam edebilir. Erken teşhis, uygun antibiyotik tedavisi ve cerrahi müdahaleler hadisenin kronikleşmesini önleyebilir.
Risk Faktörleri Ve Belirtiler
Romatoid artirit, şeker hastalığı, hemofili, orak hücreli anemi gibi belirli bazı hastalıklar varsa infeksiyon riski artmış demektir. Hastalıklı bir şahıs ile temas sonucu direkt veya bulaşık bir eşya aracılığı ile indirekt olarak infeksiyon bulaşabilir. Bulaşma genellikle ciltte meydana gelen bir yaralanma sonucu olur. Diz ve kalça protezi konulan hastalarda veya ameliyat edilmiş kırıklı kimselerde sekonder olarak iltihap gelişebilir. En çok iltihaplanan eklem dizdir.
İnfeksiyon kendisini kızarıklık, sıcaklık ve şişlik ile belli eder. Eklem hareketleri azalır. Dışarıya irin akabilir. Hastada halsizlik ve ateş olur. Bebeklerde iştah kaybı ve huzursuzluk vardır, bazen da uykuya meyil olur. Eğer bir çocukta ateş ile birlikte kol, bacak, sırt bel ağrısı varsa iltihaptan şüphelenmek gerekir. Çocuk topallar veya yürümeyi reddeder. Küçük çocuklarda, bazı durumlar infeksiyon için özelikle risk yaratır:
- Üç yaşın altındaki çocuklarda infeksiyon kolaylıkla gelişir. Bağışıklık sistemleri tam gelişmemiştir ve sıklıkla düşerler. Bu düşmeler sonucu ciltte oluşan yaralardan mikroorganizmalar vücuda girer.
- Küçük çocuklarda infeksiyon kan dolaşımı sonucu vücutta yayılır ve kemiğe yerleşebilir.
- Kemik ve eklemlerdeki, infeksiyon sonucu oluşan hasarlar çocukta büyüme problemleri ve ciddi sakatlıklara yol açabilir. Kalça eklemindeki bir infeksiyon acil cerrahi müdahale gerektirir.
Şüphe durumunda, erken teşhis ve tedavi için, hemen bir doktora gidilmelidir.
Teşhis ve Tedavi
Tedaviyi etkileyecek kronik hastalıklar varsa doktora söylenmelidir. Belirtilerin nasıl başladığı anlatılır. Vücutta daha önce bir infeksiyon var mı idi? Son zamanlarda bir yaralanma geçirildi mi? Daha önce ameliyat olundu mu? Bu soruların cevaplarını doktor bilmek ister. Daha sonra, muyene eder. Eğer hasta bebek ise, vücudun diğer bölgelerinin de dikkatli muayenesi gerekir.
Teşhis için kan testleri yapılır. Bir iğne yardımı ile, infekte bölgeden aspirasyon yapılıp cerahat gelip gelmediğine bakılır. Gelen sıvı incelenerek, infeksiyona sebep olan bakteri tespit edilir ve antibiyotik seçimi ona göre yapılır. Antibiyotik kan yolu ile veya ağızdan verilir.
Yumuşak Doku İnfeksiyonları
Cilt ve diğer yumuşak dokuları tutan çok çeşitli infeksiyonlar vardır. Özellikle elde parmak uçlarında, tırnak altlarında sık görülür. Deride kıl dibi çıbanları çıkabilir. Eldeki tendonlarda iltihaplar (tenosinovit) oluşabilir. Basit infeksiyonlar antibiyotik ve istirahat ile iyileşebilir. Bazen de doktor cerrahi bir müdahale ile iltihabı boşaltır.
Kemik İnfeksiyonları
Kemik iltihapları (osteomyelit) kemik dokusunda telafi edilemez hasarlar oluşturabilir. Antibiyotik tedavisi çoğu zaman tek başına yeterli olmaz, ameliyat gerekir. Ameliyat ile iltihap boşaltılır, ölü dokular temizlenir. Nadiren de amputasyon gerekebilir.
Antibiyotik Direnci ve Koruma
Bakteriler tarafından meydana getirilen infeksiyonlar antibiyotik ile başarılı bir şekilde tedavi edilebilir. Fakat bazı mikroorganizmalar standart antibiyotiklere karşı direnç kazanabilir. Bu dirençli mikroplar başka insanlara da bulaşabilir. Bu infeksiyonların tedavisi çok zordur.
Antibiyotikler doktorun reçete ettiği şekilde ve sürede kullanılmalıdır. Hasta kendisini iyi hissetse bile ilaç erken kesilmemelidir.
Hastane infeksiyonlarının kontrolü çok önemlidir. Doktor ve hemşirelerin eldiven ile hastaya müdahale etmesi gerekir. Ellerin sık sık yıkanması bulaşma ihtimalini azaltır. Ciltte bir yaralanma oluşmuşsa, iltihap gelişmemesi için yaralanma yerinde şu önlemler alınır:
- Önce kanama durdurulur, sonra yara temizliği yapılır.
- Saç, kıl, bez parçası, toz, toprak gibi yabancı cisimler yaradan uzaklaştırılır.
- Yara içine gömülmüş cisimler varsa yerinde bırakılır.
- Mümkünse steril örtüler ile örtülür.
- Yaranın esas tedavisinin yapılması için doktora gidilir.
KOL VE BACAKLARDA UZUNLUK FARKI
Uzunluk Farkı Nedir
Kol veya bacakların uzunlukları birbirine eşit değilse, bu duruma "uzunluk farkı" denir. Uzunluk farkı normalde de bir miktar olabilir veya çeşitli nedenlerle de oluşabilir. Küçük farklılıklar normal olarak kabul edilir. İnsanların büyük bir çoğunluğunda, az da olsa, uzunluk farkı vardır. Bu nedenle, bacaklardaki 1.5 cm'ye kadar olan farklılıklar normal kabul edilir ve tedavi gerektirmez. Bundan daha fazla bir fark varsa tedavi gerekebilir.
Uzunluk Farkının Etkileri
Uzunluk farkı, onu yapan sebebe ve farkın miktarına bağlı olarak, vücutta değişik etkiler yapar. Alt ekstremitelerdeki (bacaklar) toplam uzunluğun %3.5-4'ünden (ortalama 4 cm) daha fazla bir fark, yürürken anormallik yapar ve yürümek için daha fazla efor gerektirir. Kollardaki uzunluk farkının etkileri ise daha azdır. Eğer uzunluk farkınız varsa, sebebini ve tedavi seçeneklerini, risklerini ve faydalarını doktorunuz ile tartışarak ameliyat için karar vermelisiniz.
Uzunluk Farkı Yapan Sebepler
Uzunluk farkı yapan çok sayıda sebep vardır. Daha önce geçirilmiş kırıklar, doğuşta kalça çıkıkları, kemik iltihapları, kemiğin gelişme bozuklukları, artiritler, nörolojik (sinir sistemi) bozukluklar bu farkı oluşturabilir. Kırık oluştuktan sonra iyi tedavi edilmezse kısalık kalabilir. Bazen de, çocuklarda kırılan kemik, daha hızlı uzayarak farka sebep olur. Çocuklarda büyüme kıkırdağının harap olması da o kemikte kısalığa yol açabilir. Bunların dışında, nörofibromatozis, multipl herediter egzositoz, çocukluk çağı romatizmaları, yaşlılardaki kalça osteoartiritleri de nadir olmakla birlikte, uzunluk farkı yapabilir.
Bazı durumlarda bu farkı yapan sebep bilinmez. Hemimeliler, hemihipertrofiler ve hemihipotrofiler bunlara örnektir. Sebebi bilinmeyen farklılıklara idiopatik uzunluk farkı denmektedir.
Uzunluk Farkı Nasıl Ölçülür
Uzunluk farkı muayene esnasında ve radyolojik değerlendirmelerle ölçülür. Hasta sırt üstü yatarken, leğen kemikleri ve ayak topukları arasındaki mesafe bir mezüro ile ölçülür. Bu ölçüm çok hassas olmayabilir. Eğer daha hassas bir değerlendirme yapılmak isteniyorsa, X-ray yöntemleri kullanılır. Uzunluk farkı büyümesi devam eden çocuklarda, zamanla değişebileceği için, belirli aralıklarla ölçümlerin yenilenmesi gerekir.
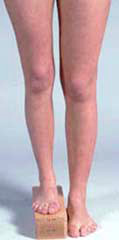
Şekil 1. Uzunluk farkının ölçülmesi
Tedavi
Eğer uzunluk farkınız varsa, doktorunuz ile birlikte tedaviye ihtiyacınızın olup olmadığını tartışmalısınız. Tedavinin riskleri göz önüne alınmalıdır. Fark 2.5cm den az ise tedaviye gerek yoktur. Bu kadar farklar için ayakkabıya yapılacak bazı ilaveler yürümeyi düzgün hale getirir ve fark nedeniyle oluşabilecek bel ağrılarını önler.
Tedavide bir diğer seçenek ameliyattır. Bazı durumlarda uzun olan ekstremite kısaltılır. Bu durumda kas güçlerinde azalma olabilir. Çocuklarda, uzun olan bacağın büyümesi durdurularak eşitlik sağlanabilir. Bu durumda tedavi hemen olmaz, zaman içerisinde diğer bacağın uzaması beklenir.
Kısa olan ekstremite cerrahi olarak uzatılabilir. Ameliyathanede hastaya eksternal fiksatör denilen bir cihaz takılır ve kemik bir yerinden kesilir. Uzatma işlemine 5-10 gün sonra başlanır. Genellikle günde 1 mm uzatılır. İstenilen uzama sağlandıktan sonra, uzatmaya son verilir ve fiksatör çıkarılmadan uzama bölgesinin sağlam bir şekilde kemikleşmesi beklenilir. Bu süre değişiklik göstermekle birlikte her 2 cm uzama için üç ay kadardır. Bu süre yaşa, genel sağlık durumuna, sigara içip içmemeye bağlı olarak değişir. Kemikleşme sağlanınca fiksatör çıkarılır ve hasta rehabilitasyon programına alınır.
KOLTUK DEĞNEĞİ, BASTON VE YÜRÜTEÇ KULLANIMI
Uyluk, bacak veya ayak kemiklerinde kırık olduğunda veya alt ekstiremiteyi ilgilendiren bir ameliyat geçirdiğinizde koltuk değneği, baston veya yürüteç kullanmanız gerekebilir. Başlangıçta bunları kullanmak size zor gelebilir ama bazı püf noktaları bilindiğinde ve alışıldığında yürümek daha kolay hale gelir.
Koltuk Değneği
Yaralanma veya cerrahi müdahale geçirildiğinde ayağınıza basmanız sakıncalı olabilir. Bu durumda koltuk değneği kullanmalısınız. Ayakta durduğunuzda, koltuk değneğinin üst ucu, koltuk altınızın 2-3 cm altında kalmalıdır. Değneklerin elle tutulan kısmı ise kalça hizasında olmalıdır. Elle tutulduğunda, dirsekler çok az bükük kalmalıdır. Değnekleri vücudunuzun iki yanında tutun ve ağırlığınızı ellerinize vermeye çalışın. Değnekleri koltuk altlarınıza dayamayın.
Yürüme: Hafifçe öne doğru eğilin ve değnekleri bir ayak boyu öne atın.Yaralı ayağınıza basacakmış gibi adım atmaya başlayın ama ağırlığınızı ellerinize verin. Ağırlığınız bu şekilde ellerinizde iken, gövdenizi savurarak iki değneğin arasına getirin. Sağlam ayağınıza basmaya başlayınca, biraz önce anlatıldığı gibi ikinci adımı atın.
Oturma: Oturacağınız sandalyeye arkanızı dönün, Yaralı ayağınız öne uzatın ve her iki değneği bir elinize alın. Diğer elinizi sandalyeye dayayın ve yavaşça oturun. Ayağa kalkmak için kendinizi sandalyenin ucuna doğru kaydırın. İki değneği tek elinize alın ve sağlam ayağınıza ve değneklere dayanarak ayağa kalkın.Sağlam ayağınızın üzerinde iken değneğin birisini diğer elinize alın.
Merdiven Çıkma: Merdiven inip çıkabilmeniz için güçlü ve esnek olmalısınız. Yüzünüzü merdivene dönün. Bir elinizle tırabzanı tutarken diğer elinize iki değneği koltuk altınızda tutacak şekilde alın. Sağlam ayağınızı üst basamağa atarak kendinizi yukarı doğru itin. Aşağıya inerken, yaralı ayağı hafif önde tutarak, sağlam ayağınız ile bir basamak aşağı hoplayın. Başlangıçta bir yardımcıya ihtiyacınız olabilir. Merdivenin tırabzanı yoksa, değnekleri koltuk altlarınızda tutun ve sağlam ayağınızla yukarı veya aşağı doğru hoplayın.
Baston
Ayak veya bacağınızla ilgili probleminiz çok ciddi değilse ve denge probleminiz yoksa, yürümeniz için baston yeterli olabilir. Eğer yaşlıysanız baston sizin daha rahat yürümenizi sağlayabilir. Ayakta durduğunuzda bastonun üst ucu avuç içinize ulaşacak yükseklikte olmalıdır. Bastonu tutarken dirsek çok az bükülebilir. Baston, sağlam bacağın olduğu tarafta tutulmalıdır.
Yürürken, baston ve problemli ayak aynı anda ileri atılmalı ve yere temas etmelidir. Yürümeye başlarken, baston, problemli ayağın biraz önünde yere basmalıdır. Ağırlık hem bastona, hem de problemli ayağa birden verilir. Merdiven çıkarken tırabzan bir elle tutulur ve sağlam ayak üst basamağa atılır ve vücut yukarı çekilir. İnerken ise, önce problemli ayak ve baston alt basamağa konur, daha sonra sağlam bacak aşağı basamağa getirilir.
Yürüteç
Total kalça veya diz protezi ameliyatı olduysanız veya denge ve yürüme ile ilgili başka bir önemli probleminiz varsa, yürütece ihtiyacınız olabilir. Yürütec dört adet dayanma noktasına sahip olduğu için, daha güvenlidir. Adım atarken vücut ağırlığınızın büyük bir kısmını yürütece aktarabilirsiniz. Ayakta durduğunuzda, yürütecin tutulacak kısımları el bileği hizasında olmalıdır. Yürüteç kullanırken aceleci olmayın. Gücünüz ve dayanıklılığınız artıkça bacaklarınıza daha çok yük verebilir hale gelirsiniz.
Yürümek için önce yürüteci bir adım önünüze koyun, ağırlığınızı ellerinize vererek, problemli ayağınızı kaldırın ve önce topuğunuzu, sonra tabanınızı yere değdirerek adımınızı tamamlayın. Dönerken küçük adımlar atın. Yürüteç ile merdiven inip çıkmayın ve asansöre binmeyin.
Rahat yürümeniz için şunlar da tavsiye edilir:
Ayağınıza takılıp düşmenize sebep olacak, elektrik kordonu, bükülmüş halı, çeşitli döküntüler gibi şeyleri ortadan kaldırın.
Banyoda kaygan zemin oluşmamasına dikkat edin, tuvalete oturup kalkmada yardımcı olması için barlar kullanın.
Evinizi öyle düzenleyin ki, sık kullandığınız eşyalar elinizin altında olsun, diğerlerini ise yolunuzdan kaldırın.
Eşya taşımak için, sırt çantası, önlük ve askılı çanta kullanın.
Kas kitleleri içerisindeki basınç tehlikeli seviyelere çıkınca, sinir ve kas hücrelerinin beslenmesi bozulur ve şiddetli ağrılar ortaya çıkar; bu duruma "kompartman sendromu" denir. Kol, bacak, ayak ve ellerde, kaslar, damarlar, sinirler etrafları fasia denilen membran ve kemik ile çevrili boşluklar içerisinde bulunur. Bu boşluklar kopartman olarak isimlendirilir.
Bu kompartmanlerın içindeki basınç arttığında genişleme kapasiteleri yoktur. Basınç çok artarsa, kompartman içindeki oluşumlar (damar, sinir, kas) kötü yönde etkilenir. Kompartman sendromu akut veya kronik olabilir. Akut sendrom tehlikelidir; sırasıyla felçlere, ekstremite kayıplarına ve ölüme neden olabilir. Kronik kompartman sendromu, acil bir tıbbi durum değildir. Özellikle sporcularda önemlidir.
Akut Kompartman Sendromu
Vücuttaki uzun kemiklerden birisinin kırılması akut kompartaman sendromunu tetikler. Sıkı bir alçı içerisinde kol veya bacak şişmeye devam ederse kompartman sendromu gelişebilir. Bu durumda alçı gevşetilmeli veya tamamen çıkarılmalıdır.
Akut kompartman sendromu yapan diğer sebeplar şunlardır.
* Bir kas kitlesine gelen ani, sert bir darbe; motorlu araç kazalarında ve spor yaralanmalarında olabilir.
* Ameliyat komplikasyonları.
* Ayağı ezen yaralanmalar.
* Anabolik steroidlerin kullanılması.
Aktivite düzeyinin birden yükseltilmesi; uzun mesafe koşucularında ve askerlerde olabilir.
Akut Kompartman sendromunun gelişmesi birkaç saat alır. Kasın şişmesi veya kanaması sonucu yükselen kompartman içi basınç, kılcal damarlara ve sinirlere baskı yapar; kasların ve sinirlerin dolaşımı, dolayısıyla beslenmesi bozulur. Dokulara yeterli oksijen ve besin maddeleri gelmeyince hücre ölümleri başlar. Bu süreç birkaç saat içinde oluşabilir. Kompartman içi basınç hemen düşürülmezse, sendrom, kalıcı sakatlıklarla ve hatta ölümle sonlanır.
Belirti Ve Bulgular
Kompartman sendromunun tipik belirtisi özellikle kas gerildiğinde artan ağrıdır.
* Ağrı yaralnmanın şiddeti ile kıyaslandığında, çok fazladır.
* Kaslarda yanma hissi vardır.
* Kaslar dolgun ve serttir.
* Duyu kaybı ve felç vardır ve bu durum oluşmuşsa, basınç düşürülse bile fonksiyonlar tam olarak geri dönmeyebilir.
Teşhis Ve Tedavi
Kompartman basıncını ölçmek mümkündür. Basınç yüksek çıkarsa ameliyat gerekir. Ameliyat ile kompartmanın duvarını oluşturan fasialar kesilir. Böylece kopartman içinde biriken sıvı dışarı sızar, basınç düşer. Cilt kesisi basınç düştükten sonra kapatılır. Yaranın kapatılması için bazen cilt grefti gerekebilir.
Kronik Kompartman Sendromu
Kronik kompartman sendromu, egzersizle artan ve istirahat ile azalan ağrı ve şişlik ile karekterizedir. Bacaklarda sık görülür. Egzersize son verilince, şikayetler azalır ama basınç biraz daha yüksek kalabilir.
Kronik Kompartman Sendromunda Teşhis Ve Tedavi
Kronik kompartman sendromu, bacaklarda, stres (yorgunluk) kırığı ve tendinit gibi, ağrı yapan diğer sebeplerden ayırt edilmelidir. Tam teşhis koymak için egzersizde önce, egzersizden bir dakika sonra ve beş dakika sonra kompartman içi basınç ölçülmelidir. Beş dakika sonra da kopartman içi basınç yüksek ise kronik kompartman sendromu vardır.
Konservatif tedavi yöntemleri genellikle yeterlidir:
* Aşırı egzersizlerden kaçınılır, egzersiz sonrası buz uygulanır.
* Bacak bandajlarla sarılmamalıdır, sıkı sargılar hadiseyi hızlandırır.
* Aspirin, brufen gibi inflamauar giderici ilaçlar alınmalıdır.
* Konservatif yöntemler ile sonuç alınamazsa ameliyat gerekir.
Düzenli bilgisayar kullanan bir kimse bir günde yaklaşık 50 000-200 000 defa klavyedeki tuşlara basar. Bu durumda, uygun olmayan bir postür ve zorlanmalar sonucu sinir, kas, tendon va eklem bağlarında hasarlar oluşur. Eğer bilgisayarı çok uzun süre kullanıyorsanız (bir günde birkaç saat) omuz, kol, el, boyun, sırt ve belde problemler oluşmaması için uygun bir çalışma ortamı sağlamalısınız. Aşırı kullanıma bağlı problemler zamanla kalıcı hale gelebilir.
Bilgisayar Kullanımına Bağlı Problemler
Bir problem oluşursa parmaklarda uyuşma, el bileğinde, belde ağrı ve gözlerde de kuruluk, yanmalar, geçici görme bozuklukları ve baş ağrısı şeklinde kendini belli eder. Aynı zamanda, genel vücut ağrıları, sırt ağrıları, kas, tendon ve diğer yumuşak dokularda rahatsızlık duyguları ortaya çıkabilir.
Tıpta bir ilke vardır: “Korumak, tedavi etmekten daha ucuz ve kolaydır”. Bilgisayara bağlı problemler oluşmasın diye şu önerilerde bulunabiliriz:
- Bilgisayar masanızı uygun bir şekilde kurunuz ve yerleştiriniz.
- Oturma şeklinizi klavyeyi ve diğer cihazları rahatça kullanacak şekilde ayarlayınız.
- En önemlisi, sık sık dinlenme molaları veriniz.
Çalışma Masasının Düzenlenmesi
Çalışma masanız vücut büyüklüğünüze uygun olması verimliliğinizi artırır. Uzmanların çoğu ideal çalışma masasının, vücudunuzu zorlamayacak şekilde, doğal bir postür içerisinde çalışmanızı sağlayacak özellikte olmasını tavsiye eder. Masa iyi düzenlenmezse, vücut eğilmeye, bükülmeye maruz kalır. Böyle doğal olmayan pozisyonlar kas iskelet sisteminde problemler yaratır. Doğal bir çalışma ortamı sağlamak için, sandalye ve çalışma yüzeyinin yüksekliği, sandalyenin büyüklüğü ve sırt desteğinin olup olmadığı, monitör ve yazılı dökümanların yerleşimi önemlidir.
Sandalye
Sandalyenin vücutla uyumlu olması gerekir. Stabil, yüksekliği ve eğimleri ayarlanabilir olanlar seçilmelidir. Sırtın dayanacağı kısım gövdeyi iyi bir şekilde desteklemelidir. Oturunca uyluklar yere paralel, kalçalar ve dizler aynı hizada olmalıdır. Ayaklar rahat bir şekilde yere temas etmelidir. Sandalyenin ayrıca şu özelliklerinin olması istenir:
- Önkollar, dirsekler belin her iki yanında olacak şekilde kol destekleri üzerine konulmalıdır.
- Oturulacak yumuşak kısım kalça ve uyluklardan 5 cm daha geniş olmalıdır.
- Oturulduğu zaman sandalyenin ön kısmı ile dizler arasında 2-3 parmak aralık kalmalıdır.
- Sandalyenin oturduğu kaide en az 5 tekerlekli olmalıdır.
Çalışma Yüzeyleri
Sandalyeye oturulduğu zaman çalışma deski dirsekler hizasında olursa birçok insan rahat ettiğini söylemektedir. Deskin altında diz ve ayakların rahatça yerleşebileceği kadar bir boşluk olmalıdır. Klavyenin bulunduğu yüzey ise uyluk seviyesinin 4-5 cm üzerinde olmalıdır. Klavyenin vücudun tam karşısında olması rahat çalışma imkanı verir. Klavye ile ilgili şunlar söylenebilir.
- Elin kan dolaşımının iyi olması için, dirsek gövdenin yanlarında olmalı ve çok bükük olmamalıdır.
- Kollar yere dik pozisyonda olmalıdır.
- El bileği bükük değil, düz durumda olmalıdır.
Fare el bileği ile değil kol hareketleri ile idare edilmelidir. Fare avuç içine uyacak şekilde ve el bileğini zorlamayacak yassılıkta olursa el bileği rahat eder.
Ekran ve Kaynak Dökümanlar
Ekran öyle yerleştirilmelidir ki, baş ve boyun mümkün olduğu kadar dik olsun; böylece göz rahatsızlıkları, boyun ağrıları ve omuzdaki yorgunluklar önlenmiş olur. Monitörün vücudun tam karşısında olması tavsiye edilir. Ekranın pozisyonu:
- Yaklaşık bir kol mesafesi (50-60 cm) uzaklıkta olmalıdır.
- Ekranın üst noktasının göz ile aynı yükseklikte olması rahatlık sağlar.
Dökümanların, klavye ve monitör arasında veya monitörün hemen yanında olması boynun sık sık döndürülmesini önler.
Bunlara ek olarak şunlar söylenebilir:
- Çalışma masası, pencere gibi göz alacak şeylerden uzak yerleştirilmelidir.
- Masa, çalışırken size sıklıkla gereken eşyalara yakın olmalıdır.
- Hem çalışıp hem telefon ile konuşabilmeniz için bir kulaklık setine ihtiyacınız olabilir.
Postür, Klavye ve Alet Kullanımı
Çalışma düzeninizi iyi kurduysanız, bilgisayarın karşısında doğal ve rahat bir şekilde oturursanız kas iskelet sistemi rahatsızlıklarının oluşmasını önlersiniz:
- Omurgalar: Kulaklar omuzların tam üstünde, omuzlar kalçalarla aynı çizgide olmalıdır.
- Omuzlar: Kollar gövdeye yakın ve gevşek bir şekilde tutulmalıdır.
- El bileği: Eller, bilek aşağı veya yukarı doğru bükülmeden düz tutulmalıdır.
Klavye ve diğer aletler:
- Yazı yazarken ve fareyi kullanırken parmaklarınızı gevşek bırakın.
- Tuşlara sert bir şekilde vurmayın, yumuşak bir şekilde dokunun.
- Fareyi avucunuzun içine kibarca alın.
- Klavyeyi ve mausu kullanırken elinizde kalem ve bunun gibi eşyalar olmamalıdır.
- Dirseklerinizi sert cisimler üzerine dayamayınız.
- Gözünüzü arada bir uzak eşyalara bakarak dinlendiriniz.
Dinlenme Molaları
Vücudumuz, doğru bir pozisyonda da olsa, uzun süre oturmaya uygun değildir. Uzun süre bilgisayar kullanmak rahatsızlık yaratır, onun için arada dinlenmek zaman kaybı sayılmaz. Kendinizi yorgun hissederseniz ayağa kalkın, germe egzersizleri yapın ve tekrar oturun. Çalışma temponuza ve çalışma şartlarınıza göre dinlenme molaları verin.
Germe Egzersizleri
Basit germeler eklemleri ve kasları rahatlatır eller, kollar daha hareketli hale gelir. Bazı germe egzersizleri:
- Genel: ayağa kalkın, kollarınızı başınızın üzerinde gergin duruma getirin.
- Boyun: Boynunuzu bir bu yana bir öbür yana eğiniz ve rahatlamaya çalışınız.
- Omuzlar: Omuzlarınızı kulaklarınıza değecek şekilde yukarı kaldırıp indiriniz.
- El bileği: Kollarınızı yere paralel olacak şekilde öne doğru uzatınız. Bir eliniz ile diğer elinizi tutun ve bilekten beraberce öne arkaya hareket ettiriniz.
Sigara içmek önlenebilir ölüm nedenleri arasında birinci sırayı işgal etmeye devam etmektedir. Her sene yüz binlerce insan tütün ile ilgili hastalıklar sebebiyle ölmektedir. Sigara içenlerin içmeyenlere göre 7-10 yıl daha az yaşadıkları bilinen bir gerçektir. Sigara kalp, akciğer hastalıklarına ve bazı kanserlere yol açar. Ayrıca kas iskelet sisteminizi de kötü şekilde etkiler. Tütünün kemik ve eklemlere neler yaptığı aşağıda özetlenmiştir:
- Tütün osteoporoz gelişme riskini artırır
Sigara içmenin kemik dansitesi üzerine zararlı etkisi vardır. Sigara kemiklere giden kan akımını azaltır, nikotin kemik yapıcı hücrelerin faaliyetini yavaşlatır ve kalsiyumun emilimini azaltır. Kemiklerde daha az mineral olması onun dayanıklılığını etkiler ve kemikler kolay kırılır hale gelir. Sigara içenlerde kalça kırığı olma ihtimali içmeyenlere göre % 41 daha fazladır.
- Tütün egzersizlerle ilgili yaralanma riskini artırır
Omuz ekleminde tendon yırtılması sigara içenlerde içmeyenlere göre iki misli daha fazladır. Ayrıca bursit, tendinit gibi aşırı yüklenmeye bağlı problemler 1.5 misli daha sık oluşur. Kas tendon yaralanmaları ve kırıklar da tütün kullananlarda daha çok olmaktadır.
- Tütün kırık ve yumuşak doku iyileşmesini de kötü yönde etkiler
Nikotinin kemik yapıcı hücrelerin faaliyetlerini yavaşlatıcı etkisinden dolayı sigara içenlerin kırıkları içmeyenlere göre daha uzun sürede iyileşmektedir. Ameliyattan sonra sigara içenlerde doku iyileşmesi ile ilgili problemler daha çok olmaktadır.
- Sigara sporcu performansını da kötü yönde etkiler
Sigara içenlerde, tütün akciğer fonksiyonlarını bozduğu için, vücut ve dolayısıyla kaslar daha az oksijen alırlar. Böyle sporcular daha çabuk nefes nefese kalır, daha çabuk yorulur.
- Tütün bel ağrısı ve romatoid artirit ile birlikte olabilir
Vücuttaki bütün dokular sigara içiminden etkilenir; bu etkilerden bazısı geri dönmez. Bazı kötü etkileri ise, sigara bırakılınca ortadan kalkabilir. Sigara bırakılınca vücut eski normal fonksiyonlarına kavuşabilir. Unutmayın, zararın neresinden dönülse kardır.